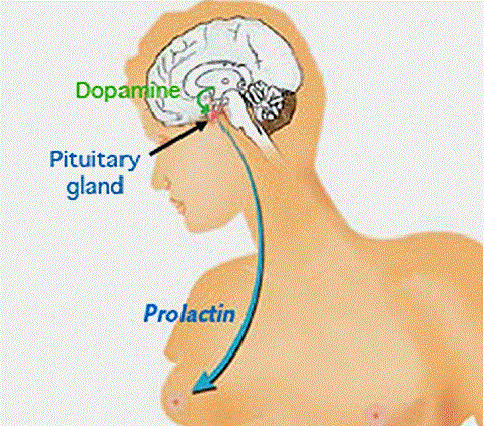
Подчертаното повишаване на нивата на пролактина в кръвта (над 30 нанограма на милилитър) може да има отношение както към възникването на ендометриоза, така и към растежа и развитието на фоликулите, и вследствие на тези фактори да се намали вероятността от успешното възникване на бременност. Умерено повишение на нивата (от 20 до 30 нанограма на милилитър) най-вероятно няма да наложи лечение с бромокриптин (Парлодел) за понижаване на концентрацията на пролактин в кръвната плазма.
Може да се каже, че в случая не е от толкова голямо значение повишението на нивото на пролактина в плазмата, а причината, поради която е възникнало то. Следователно е важно да се открие каква е тя. Повишаването на нивото на пролактина може да възникне като следствие от аденом на хипофизната жлеза, който го произвежда, или от други вътречерепни образувания – краниофарингиоми, менингиоми и др.). Освен това, употребата на някои лекарства (успокоителни, бетаблокери, антидепресанти, тиазидни диуретични препарати и наркотици) също може да повиши нивото на пролактина в кръвта.
Друг важен фактор, който трябва да се вземе под внимание е, че лекото до средно повишаване на нивото на пролактина често е следствие на предстоящ или съществуващ хипотироидизъм (понижена функция на щитовидната жлеза). При жените хипотироидизмът най-често се дължи на автоимунен процес (Тиреоидит на Хашимото), при който бавно се разрушава тъканта на жлезата, която произвежда тироидни хормони, докато се достигне момента, в който се изразят видимо клиничните, биохимичните и физичните прояви на хипотироидизма. Тези симптоми включват някои или всички от изброените:
- повишени нива на хормон TSH (ТТХ, тиреотропен хормон);
- ниски нива на свободните тироидни хормони Т3 (триойдтиронин) и Т4 (тироксин);
- очевидно уголемяване на щитовидната жлеза;
- повишаване на теглото;
- слабост;
- непоносимост към студ;
- летаргия, сънливост;
- депресивни състояния;
- повишение на нивата на холестерола;
- атеросклероза;
- заболяване на коронарните съдове на сърцето;
- сухота на кожата;
- косопад;
- смущения в зрението;
- тежки и нередовни менструални периоди;
- повтарящи се прекъсвания на бременността и/или безплодие, което е неподатливо на асистирани методи за репродукция (като ин-витро оплождане например);
Автоимунните промени в кръвта най-често се представят от антитироидни антитела (АТА), каквито са антителата към тироглобулина (ТАТ) и антимикрозомалните антитела (МАТ), наличието на които може предшества клиничната проява на хипотироидизма с години (дори с десетилетия). Значението на ATA, независимо дали хипотироидизма е биохимично или клинично изразен, се състои във факта, че при 50% от жените с ATA ще има имунологично обусловен проблем, свързан с имплантацията, който ще се изразява в безплодие или в повтарящо се прекъсване на бременността. Смята се, че този проблем се предизвиква от повишено активиране на Т-клетките (т.нар. „клетки-убийци”). Тези жени, които не могат да заченат, често не са наистина безплодни. По-скоро, техният ембрион (ембриони) са нееднократно отхвърляни от маточната лигавица (ендометриума), преди жената дори да е разбрала, че е бременна. Следователно, повишеното ниво на пролактина в кръвта, без значение от степента, изисква проучване. За съжаление, твърде често жени с този проблем се лекуват директно с бромокриптин (Парлодел), без да се взимат под внимание възможните причини от по-широк характер.
Аденомите на хипофизата, които причиняват силно повишение на пролактина в кръвта, обикновено се лекуват успешно с удължена терапия с Парлодел, дори по време на бременност. При по-големи макроаденоми може да се наложи оперативно премахване. Други вътречерепни образувания, които причиняват хиперпролактинемия, обикновено се третират хирургически. Хиперпролактинемията, предизвикана от лекарства, може понякога да се повлияе от коригиране на медицинския протокол или от прекратяване на приема на причиняващия агент.
В случай, че е причинена от хипотироидизъм, обикновено лечението на хиперпролактинемията се повлиява добре от подходяща терапия със заместител на тироидните хормони, която цели да се подържат нивата на концентрация на TSH в нормални граници. Но, тъй като тази терапия НЯМА ОТНОШЕНИЕ към евентуално съществуващ имунологичен проблем, свързан с имплантацията, в този случай се прилага селективна интравенозна имунотерапия с имуноглобулин (IVIG) – 7-10 дни преди имплантацията (естествена или трансфер на ембрион), и след това отново се повтаря след биохимичното потвърждение на имплантацията (установено повишение на нивата на ЧХГ).
Преди употребата на каквито и да е от споменатите лекарствени средства задължително се консултирайте със лекар! Последиците могат да бъдат опасни за здравето!
Източник: www.sirm.com
